Nội Dung Bài Viết
Dị tật bẩm sinh thai nhi là gì
- Một khuyết tật bẩm sinh là một vấn đề xảy ra khi em bé đang phát triển trong tử cung (trong bụng mẹ). Khoảng 1 trong số 33 trẻ sơ sinh (Nguồn tin ở Hoa Kỳ) được sinh ra với khuyết tật bẩm sinh tức là tỉ lệ 3%. Một số bài viết bạn đọc có thể viết tỉ lệ 3% ở VN nhưng tôi tin rằng đó là tỷ lệ ảo, ở Việt Nam không có ai đi thống kê tỷ lệ đó cả vì làm cái đó tốn thời gian và đặc biệt là tiền bạc. Ở bài viết này tôi sẽ chỉ đưa ra các con số thống kê tại MỸ và ở Việt Nam tỷ lệ đó sẽ còn cao hơn nhiều do điều kiện y tế và đặc biệt là môi trường sống.
- Dị tật bẩm sinh có thể là nhỏ hoặc nghiêm trọng. Chúng có thể ảnh hưởng đến ngoại hình, chức năng cơ quan và sự phát triển thể chất và tinh thần. Hầu hết các dị tật bẩm sinh đều xuất hiện trong vòng ba tháng đầu của thai kỳ, khi các cơ quan vẫn đang hình thành. Một số dị tật bẩm sinh là vô hại. Các dị tật bẩm sinh nghiêm trọng là nguyên nhân hàng đầu gây tử vong ở trẻ sơ sinh ở Hoa Kỳ, chiếm 20% (Nguồn)
Nguyên nhân gây dị tật bẩm sinh?
Dị tật bẩm sinh có thể là kết quả của:
- Di truyền
- Lựa chọn lối sống và hành vi thiếu lành mạnh.
- Tiếp xúc với một số loại thuốc và hóa chất
- Nhiễm trùng khi mang thai
- Sự kết hợp của các yếu tố trên.
Tuy nhiên, nguyên nhân chính xác của một số dị tật bẩm sinh thường không được biết. Có nhiều loại dị tật bẩm sinh ta có thể tránh được nhưng có một số loại thì không. Bài viết hôm nay chúng ta sẽ đi tìm hiểu về dị tật bẩm sinh khó đoán nhất đó là dị tật bẩm sinh(di truyền). Nó thường được biết đến với tên gọi Đột biến gen MTHFR.
Ảnh: Nguyên nhân dị tật bẩm sinh
Dị tật bẩm sinh thường gặp
- Trước khi đi vào các báo cáo kết quả cụ thể và các giải pháp chúng ta tìm hiểu về các loại dị tật bẩm sinh. Dị tật bẩm sinh thường được phân loại là cấu trúc hoặc chức năng và phát triển.
Khiếm khuyết cấu trúc là khi một bộ phận cơ thể cụ thể bị thiếu hoặc dị hình. Các khiếm khuyết cấu trúc phổ biến nhất là:
- Khuyết tật tim
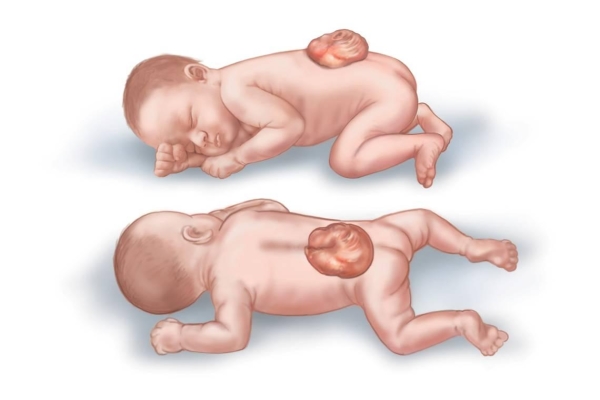
- Sứt môi hoặc vòm miệng, khi có một khe hở hoặc tách ra ở môi hoặc vòm miệng(hở hàm ếch)
- Tật nứt đốt sống, khi tủy sống không phát triển đúng cách
- Chân khoè, khi chân hướng vào trong thay vì hướng về phía trước.
- Các khuyết tật bẩm sinh về chức năng hoặc phát triển khiến một bộ phận cơ thể hoặc hệ thống không hoạt động đúng. Những điều này thường gây ra khuyết tật về trí thông minh hoặc sự phát triển. Các khuyết tật bẩm sinh về chức năng hoặc phát triển bao gồm các khiếm khuyết về trao đổi chất, các vấn đề về cảm giác và các vấn đề về hệ thần kinh. Khiếm khuyết chuyển hóa gây ra vấn đề với hóa học cơ thể bé.
Các loại phổ biến nhất của dị tật bẩm sinh hoặc phát triển bao gồm:
- Hội chứng Down, gây chậm phát triển thể chất và tinh thần
- Bệnh hồng cầu hình liềm, xảy ra khi các tế bào hồng cầu bị biến dạng
- Xơ nang, gây tổn thương phổi và hệ tiêu hóa
- Một số trẻ phải đối mặt với các vấn đề về thể chất liên quan đến dị tật bẩm sinh cụ thể. Tuy nhiên, nhiều trẻ em cho thấy không có bất thường nhìn thấy. Khiếm khuyết đôi khi có thể không bị phát hiện trong nhiều tháng hoặc thậm chí nhiều năm sau khi đứa trẻ được sinh ra.
Làm thế nào được chẩn đoán dị tật bẩm sinh?
- Nhiều loại dị tật bẩm sinh có thể được chẩn đoán trong thai kỳ. Bác sĩ có thể sử dụng siêu âm trước khi sinh để giúp họ chẩn đoán một số dị tật bẩm sinh trong tử cung. Nhiều lựa chọn sàng lọc chuyên sâu hơn, chẳng hạn như xét nghiệm máu và chọc ối (lấy mẫu nước ối), cũng có thể được thực hiện. Những xét nghiệm này thường được sử dụng cho những phụ nữ mang thai có nguy cơ cao hơn do tiền sử gia đình, tuổi mẹ cao(hơn 35 tuổi) hoặc các yếu tố đã biết ở trên.
- Các xét nghiệm trước khi sinh có thể giúp xác định xem người mẹ có bị nhiễm trùng hoặc tình trạng khác mà có hại cho em bé hay không. Kiểm tra thể chất và kiểm tra thính giác cũng có thể giúp bác sĩ chẩn đoán dị tật bẩm sinh sau khi em bé được sinh ra. Một xét nghiệm máu có thể giúp các bác sĩ chẩn đoán một số dị tật bẩm sinh ngay sau khi sinh, trước khi các triệu chứng xảy ra.
Điều quan trọng cần biết là sàng lọc trước sinh không phải lúc nào cũng tìm thấy dị tật khi nó xuất hiện. Một xét nghiệm sàng lọc cũng có thể xác định sai lệch. Tuy nhiên, hầu hết các khuyết tật bẩm sinh có thể được chẩn đoán chắc chắn sau khi sinh. Bạn có vừa đọc đoạn chữ mà tôi vừa bôi đen không vậy, điều đó giống như “Gạo đã nấu thành cơm“.
- Đọc đến đây thì các bạn đã biết nên quan tâm đến điều gì chưa? Chuẩn đoán này chỉ nhằm giúp chúng ta xác định rõ ràng hơn khi sinh con ra chúng sẽ không bị dị tật bẩm sinh, chẳng may nếu mắc phải chúng ta sẽ có phương án xử lí kịp thời.
- Điều mà bạn nên quan tâm nhất đó là: Làm thế nào có thể ngăn ngừa dị tật bẩm sinh?. Đúng vậy điều này giúp chúng ta chủ động hơn trong việc sinh con. Nó giống như việc bạn biết việc làm hiện tại sẽ là hành động xấu cho tương lai, tại sao ta không ngăn hành động đó lại.
Làm thế nào có thể ngăn ngừa dị tật bẩm sinh?
- Bạn vừa trải qua một đoạn văn với 1080 ký tự được viết ra. Nếu có mỏi mắt thì hãy dừng lại nghỉ một chút và tập trung hết tinh thần đọc và hiểu vào phần này vì phần này được cho là quan trọng nhất của bài viết nó là “MỤC TIÊU CỦA BẠN” khi bắt đầu đọc bài viết này.
Không để bạn phải chờ lâu chúng ta đi đến nội dung chính.
- Nhiều trường hợp dị tật bẩm sinh có thể được ngăn chặn, nhưng có một số cách để giảm nguy cơ sinh con bị dị tật bẩm sinh. Phụ nữ có kế hoạch mang thai nên bắt đầu bổ sung axit folic trước khi thụ thai. Những chất bổ sung cũng nên được thực hiện trong suốt thai kỳ. Axit folic có thể giúp ngăn ngừa khuyết tật của cột sống và não. Vitamin trước khi sinh cũng được khuyến cáo trong thai kỳ. Lưu ý dành cho người bị đột biến gen MTHFR sẽ không hấp thụ được acid folic
- Phụ nữ nên tránh rượu, ma túy và thuốc lá trong và sau khi mang thai. Họ cũng nên thận trọng khi dùng một số loại thuốc. Một số loại thuốc thường an toàn có thể gây dị tật bẩm sinh nghiêm trọng khi dùng bởi phụ nữ mang thai. Hãy nói với bác sĩ của bạn về bất kỳ loại thuốc bạn có thể đang dùng, bao gồm cả thuốc không kê đơn và chất bổ sung.
- Hầu hết các loại vắc-xin đều an toàn trong thai kỳ. Trên thực tế, một số vắc-xin có thể giúp ngăn ngừa dị tật bẩm sinh (Tham khảo hình bên dưới). Về mặt lý thuyết có nguy cơ gây hại cho thai nhi đang phát triển với một số vắc-xin virus sống, vì vậy những loại này không nên được sử dụng trong thai kỳ. Bạn nên hỏi bác sĩ những loại vắc-xin là cần thiết và an toàn.
- Duy trì cơ thể khỏe mạnh cũng giúp giảm nguy cơ biến chứng khi mang thai. Phụ nữ có các bệnh từ trước, như bệnh tiểu đường, cần được chăm sóc đặc biệt để quản lý sức khỏe của họ.
Cả 4 điều trên nó cực kỳ quan trọng trước khi bạn có ý định sinh con. Trong cả 4 vấn đề thì từ vấn đề 2 đến vấn đề 4 chúng ta đều có thể chủ động xử lí, phòng tránh được. Còn vấn đề số 1 là vấn đề liên quan đến di truyền bạn chỉ có thể ngăn chặn bằng cách là sử dụng trước khi mang thai đó là sử dụng acid folic.
- Acid folic quan trọng như thế nào trong việc mang thai bạn tham khảo thêm >>tại đây<<. Tại một nước như Mỹ và Canada acid folic là một chất bắt buộc có trong thực phẩm do đó ta hiểu chúng có tầm quan trọng như thế nào đối với người thường và phụ nữ mang thai.
- Vậy người bị đột biến gen MTHFR thì phải xử lí như thế nào. Giải pháp đó là sử dụng 5-MTHF có trong Protake care. Dự báo những năm tiếp theo các nhà nghiên cưu sẽ đưa 5-MTHF thay thế cho acid folic.
- Trước khi bạn đi vào tìm hiểu 5-MTHF là gì thì cùng nhau xem những kết quả đã được chứng mình lâm sàng tại MỸ, của 5-MTHF dành cho phụ nữ mang thai(bao gồm cả phụ nữ bị đột biến gen MTHFR) và việc phòng tránh dị tật thai nhi bẩm sinh.
Giảm thiểu nguy cơ dị tật bẩm sinh với 5-MTHF
- Đây là bài viết được đăng trên tạp trí Nature. Tạp trí Nature nổi tiếng và uy tín, đáng tin cậy như thế nào thì bạn có thể tìm hiểu tại WIKI
- Bài viết bằng tiếng anh >>tại đây<<
Tình trạng folate của bà mẹ thấp.
- Tình trạng folate của bà mẹ thấp có liên quan đến nguy cơ mắc một số dị tật bẩm sinh. Các nếp gấp thần kinh bắt đầu tăng lên 19 ngày sau khi thụ thai, và sự hợp nhất của ngọn của chúng bắt đầu trong khoảng từ 21 đến 22 ngày (Xem hình minh họa ở dưới). Nếu không hoàn thành trước ngày 28, điều này dẫn đến các khuyết tật ống thần kinh (NTD) như tật nứt đốt sống, bệnh não và bệnh não.
- Hơn nữa, một số nghiên cứu cho thấy nguy cơ dị tật bẩm sinh của các cấu trúc khác cần tích hợp các tế bào mào thần kinh di chuyển, như tim và môi / vòm miệng, cũng có thể được giảm bằng cách bổ sung FA(acid folic) cho mẹ.
- Sau khoảng tám tuần, các dòng chảy ra của tim và nhiễm trùng phụ thuộc vào các tế bào mào thần kinh đã hoàn tất. Môi và vòm miệng thường phát triển trong khoảng thời gian sáu đến mười tuần sau khi thụ thai, với một khe hở thường là do sự phát triển trong vòng chín tuần đầu tiên.
- Mỗi khuyết điểm trên là một gánh nặng đáng kể đối với trẻ em, cha mẹ và xã hội.
Các thử nghiệm lâm sàng
- Các thử nghiệm lâm sàng sớm chỉ ra rằng bổ sung periconception bằng axit folic (FA) làm giảm đáng kể nguy cơ NTD. Nhóm nghiên cứu Vitamin của Hội đồng nghiên cứu y tế đã chứng minh rằng điều trị bằng 4 mg / ngày FA đã ngăn ngừa 72% NTD tái phát so với nhóm đối chứng 6 .
- Hiện tại người ta hiểu rằng tỷ lệ giảm rủi ro phụ thuộc một phần vào tỷ lệ cơ sở trong một nhóm nghiên cứu nhất định. Do sự tuân thủ kém với việc bổ sung được khuyến nghị và tốc độ chậm bổ sung làm tăng tình trạng folate, nhiều quốc gia đã bắt đầu tăng cường thực phẩm bắt buộc với FA.
- Điều này đã có hiệu quả trong việc giảm tỷ lệ mắc bệnh NTD. Tuy nhiên, một số nghiên cứu chỉ ra rằng việc tăng cường folate không đến được với tất cả phụ nữ.
- Hơn nữa, mức độ folate vẫn còn thấp ở các quốc gia thiếu công sự bắt buộc. Các chương trình khuyến khích tiêu thụ axit folic trước khi mang thai thường được theo sau bởi ít hơn 30% phụ nữ. Do đó, nhiều người vẫn có nguy cơ cao mang thai bị ảnh hưởng xấu do thiếu hụt folate.
- Khi phát hiện có thai, hiện tại lựa chọn duy nhất được xem xét cho những người không bị ảnh hưởng trước khi sinh NTD là sử dụng chất bổ sung folate trước khi sinh tiêu chuẩn (0,4 mg / d axit folic). Nhưng, một số phụ nữ có nguy cơ đặc biệt cao hơn do tình trạng folate thấp.
- Ví dụ, những người có tiền sử gia đình mắc bệnh NTD, béo phì, cha mẹ có quan hệ tình dục, bệnh tiểu đường phụ thuộc insulin của mẹ, tiền sử vẫn sinh, nhiệt độ cơ thể cao do sốt. hoặc tắm nước nóng sớm trong thai kỳ, dùng thuốc chống động kinh hoặc thuốc hóa trị antifolate, sử dụng thuốc lợi tiểu, tiêu chảy chu vi.
- Một số đa hình di truyền, ví dụ như 5,10-methylenetetrahydrofolate reductase, cũng được cho là góp phần gây ra rủi ro ở một số quần thể. Nguy cơ dị tật tim bị ảnh hưởng bởi nhiễm virus ở mẹ và sử dụng rượu hoặc cocaine trong thai kỳ.
- Một phương pháp đặc biệt cần thiết để giảm dị tật bẩm sinh cho những phụ nữ như vậy nếu folate không có thai sau khi thụ thai. Bằng chứng về lợi ích của FA sau thụ thai đã được báo cáo trong các nghiên cứu ở Trung Quốc và Hungary. Điều này phù hợp với các quan sát rằng phôi có khuyết tật không được phát hiện sớm hơn Carnegie Giai đoạn 11, cho thấy kết quả NTD từ quá trình bất thường xảy ra trong quá trình đóng (từ 21 đến 28 ngày).
- Trong việc nâng cao folate của phụ nữ mang thai, phải xem xét các biện pháp phù hợp nhất về tình trạng folate. Nghiên cứu của Daly, et al. Cho thấy nguy cơ trong dân số Ailen đã được giảm thiểu cho những người có tổng lượng folate hồng cầu lớn hơn 906 nM (được đo bằng xét nghiệm vi sinh) 14 .
- Tuy nhiên, các tế bào màu đỏ không trao đổi folate với các mô khác. Các tác giả của điều này thường trích dẫn trạng thái làm việc đó là rõ ràng, đó là rõ ràng rằng thai nhi tiếp cận với folate thông qua folate huyết tương của mẹ.
- Vì các mẫu của họ được thực hiện trong khoảng 15 tuần mang thai, họ đã chọn tập trung vào folate hồng cầu để phản ánh tốt hơn tình trạng tiền sinh của đối tượng của họ. Tuy nhiên, đối với phôi đang phát triển, folate huyết tương là yếu tố có liên quan, bất kể folate hồng cầu (có thể tụt hậu so với những thay đổi về lượng ăn vào do tốc độ quay vòng chậm).
- Một số nghiên cứu đã chứng minh rằng hai tháng dùng khuyến nghị 400 μg / ngày FA cho phụ nữ trong độ tuổi sinh đẻ có kết quả trong huyết tương tổng số 44 đến 55 nM hoặc folate huyết thanh .
- Sử dụng 5 mg / ngày FA cho phụ nữ mang thai đã được đề xuất, nhưng không có nghiên cứu nào có vẻ đã kiểm tra nếu điều này làm tăng nồng độ folate huyết thanh trong vòng chưa đầy hai tuần. Do đó, một mục tiêu của nghiên cứu hiện tại là tìm ra chế độ điều trị FA(acid folic) hoặc 5-methyl-6S-tetrahydrofolate (5-MTHF) có thể nhanh chóng (trong vài ngày) nâng folate huyết tương lên 50 nM. Ngoài ra, chúng tôi đã cố gắng tìm ra tổng liều folate tối thiểu có thể nạp vào các mô dự trữ đến mức người mẹ có thể sớm được chuyển sang chất bổ sung folate trước khi sinh tiêu chuẩn (ví dụ, axit folic 0,4 mg / d) để duy trì huyết tương mới thu được mức độ folate.
Các kết quả
Đặc điểm của dân số nghiên cứu
- Đối tượng dao động trong khoảng từ 19 đến 45 tuổi, trung bình: 28,1 ± 7 tuổi. Chủng tộc tự xác định là 50% da trắng, 39% da đen, 1,6% châu Á, 1,6% người Mỹ da đỏ và 8% hỗn hợp. Tổng folate huyết thanh trung bình cho tất cả các đối tượng nhập cảnh là 19,7 nM được đo bằng xét nghiệm Immulyte 2000.
- Khi các mẫu này được phân tích lại, tổng folate huyết thanh trung bình là 21,3 nM (SD ± 5,2) bằng xét nghiệm vi sinh và 5-MTHF huyết thanh là 18,1 nM (SD ± 4.2) bằng HPLC (85% tổng folate). Ba nhóm (A, B và C) không khác nhau bởi ANOVA (P = 0,81 và 0,87 cho tổng số và 5-MTHF, tương ứng) (Hình 2a, b và Hình 3 mẫu sàng lọc).
- So sánh các mẫu sàng lọc đối với cả ba nhóm cùng với mẫu được lấy ngay trước liều đầu tiên cho thấy tổng folate huyết thanh tăng 6% lên 22,7 nM, và huyết thanh 5-MTHF tăng 4% lên 19,0 nM, có lẽ là do hồi quy trung bình, nhưng không tăng có ý nghĩa thống kê (P = 0,094 và 0,21, tương ứng) (Hình 2a, b và Hình 3 : mẫu 1 ngày). Độ lệch chuẩn của sự thay đổi giữa mẫu sàng lọc và mẫu nghiên cứu đầu tiên là 6,5 nM đối với tổng folate và 5,0 nM đối với 5-MTHF.
Ảnh: Hình 2a
Ảnh: Hình 2b
Ảnh: Hình 2c
Ảnh: Hình 3
Độ cao của folate huyết thanh và sự phục hồi của cơ thể với ba liều 5-MTHF
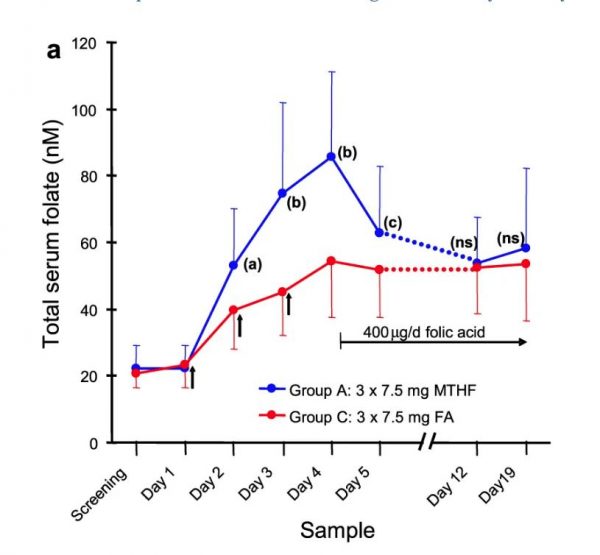
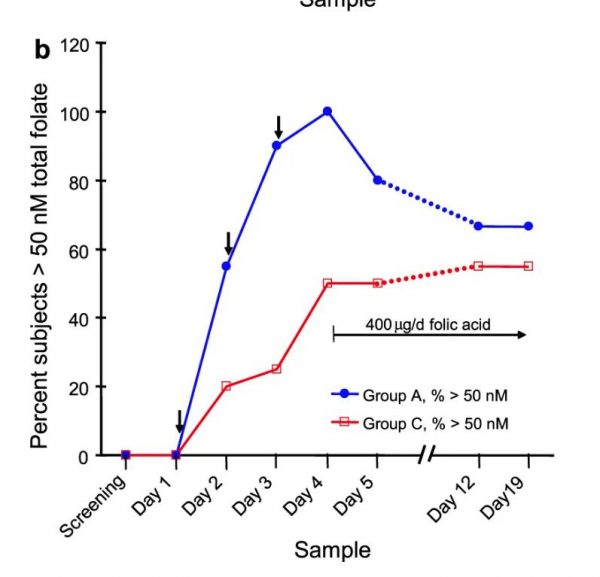
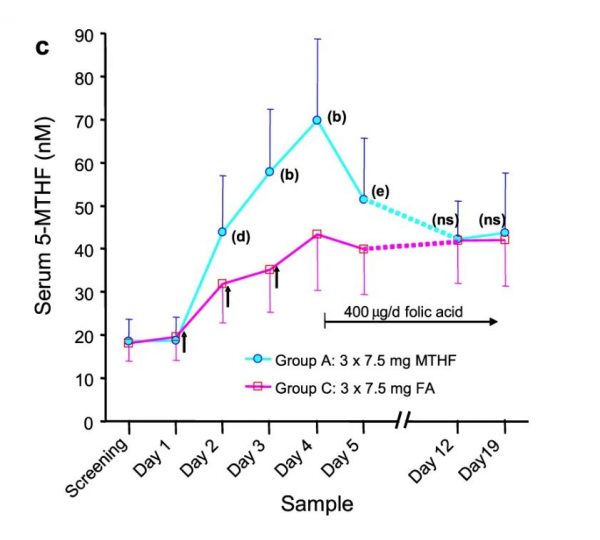
- Trong nhóm A tổng folate huyết thanh và 5-MTHF liên tục tăng ở tất cả các đối tượng cho mỗi mẫu sau mỗi ba liều 7,5 mg 5-MTHF dùng một lần mỗi sáng (Hình 2a ). 24 giờ sau liều đầu tiên 45% đối tượng vẫn có tổng nồng độ folate trong huyết thanh dưới 50 nM, mặc dù tất cả đều trên 30 nM.
- Hai mươi giờ sau khi tổng folate huyết thanh liều thứ hai lớn hơn 44 nM cho tất cả các đối tượng, chỉ với 10% dưới 50 nM. Một ngày sau liều thứ ba và liều cuối cùng, tổng folate và 5-MTHF trung bình là 85,8 nM (SD ± 25,3) và 69,3 nM (SD ± 19,4), và đối tượng có phản ứng thấp nhất có giá trị 56,8 nM và 46,5 nM, tương ứng.
- Tuy nhiên, vào ngày hôm sau (chỉ được dùng 0,4 mg FA), folate huyết thanh trung bình đã giảm xuống còn 62,8 nM và 51,4 nM đối với tổng folate và 5-MTHF. Tại thời điểm này, 20% đối tượng ở mức dưới 50 nM tổng folate huyết thanh, với giá trị thấp nhất là 34 nM (Hình 2b ).
- Sau một tuần dùng 0,4 mg / ngày FA, tổng folate huyết thanh và 5-MTHF đã giảm nhẹ (lần lượt là 53,8 nM và 42,2 nM), nhưng vẫn được duy trì ở mức này trong hơn một tuần nữa. Các mức folate trong mẫu ngày 12 và ngày 19 không khác nhau về mặt thống kê khi thử nghiệm t cặp (P> 0,5). Trong hai tuần này, khoảng một phần ba đối tượng được tìm thấy có tổng folate huyết thanh dưới 50 nM (Hình 2c ), mặc dù chỉ có một đối tượng được quan sát là dưới 35 nM.
- Mặc dù những thay đổi trong huyết thanh 5-MTHF xấp xỉ song song với tổng folate, tỷ lệ 5-MTHF trên tổng folate đã giảm từ 0,83 trước khi sử dụng xuống 0,76 (P = 0,011 bằng thử nghiệm t-cặp) vào ngày 19.
Tác dụng của năm liều 5-MTHF hai lần một ngày
- Trong nhóm B (đối tượng sử dụng 7,5 mg 5-MTHF mỗi 12 giờ), tổng folate huyết thanh và 5-MTHF tăng lên trung bình lần lượt là 213,8 nM (SD ± 64,2) và 168,9 nM (SD ± 53,1) sau liều thứ năm và liều cuối cùng (Hình 3 ).
- Trong số các mẫu được lấy trong ba buổi sáng sau các liều 5-MTHF này, chỉ có một đối tượng duy nhất (và chỉ vào buổi sáng đầu tiên) có tổng lượng folate trong huyết thanh dưới 50 nM. 24 giờ sau liều 7,5 mg 5-MTHF cuối cùng, tổng folate huyết thanh và 5-MTHF giảm xuống mức trung bình là 126 nM (SD ± 29.3) và 98 nM (SD ± 22.3), nhưng không có đối tượng nào ở dưới Tổng số 50 nM folate.
- Trong khi các mẫu được lấy trong 24 giờ sau khi dùng liều folate 7,5 mg (nhóm A và C) sẽ phản ánh phần lớn cân bằng nội môi mới, những mẫu được lấy chỉ sau 12 giờ cũng bị ảnh hưởng bởi độ thanh thải không đầy đủ 19 .
- Điều quan trọng là, trong hai tuần tiếp theo với mức 0,8 mg mỗi ngày của 5-MTHF mặc dù tổng folate và 5-MTHF trong huyết thanh đã giảm xuống mức trung bình khoảng 90 nM và 69 nM, chỉ có một đối tượng duy nhất được nhìn thấy có tổng giá trị folate huyết thanh (39 nM trong mẫu 19 ngày) dưới 50 nM.
- Tổng số folate trong mẫu ngày 12 và ngày 19 không khác nhau đáng kể (P = 0,2 bằng cách kiểm tra t ghép đôi). Những thay đổi trong huyết thanh 5-MTHF xấp xỉ song song với tổng folate, nhưng tỷ lệ 5-MTHF trên tổng folate giảm từ 0,85 trước khi sử dụng bất kỳ xuống 0,77 (P = 0,00021 bằng thử nghiệm t-cặp) vào ngày 19 (Hình 3 ).
Sự tăng chậm của folate huyết thanh với ba liều axit folic
- Nhóm đối tượng C, được điều trị giống hệt nhóm A, ngoại trừ sử dụng 7,5 mg FA mỗi ngày một lần trong ba ngày, phản ứng chậm hơn nhiều trong bốn ngày đầu (Hình 2 ) so với nhóm A đã được tiêm 5- MTHF (P <0,0001 cho xu hướng).
- Vào buổi sáng 24 giờ sau liều đầu tiên, 80% đối tượng có tổng folate huyết thanh dưới 50 nM (trung bình 39,7 nM, SD ± 11,6 nM) (Hình 2c ), với 35% dưới 35 nM. Các mẫu vào buổi sáng sau liều thứ hai, mặc dù hiện tại đã tăng hơn nữa với tổng folate huyết thanh trung bình là 45,2 nM, SD ± 12,9 nM, vẫn cho thấy 75% đối tượng có ít hơn 50 nM và 25% với ít hơn 35 nM (Hình . 2b ).
- Các mẫu được lấy trong 24 giờ sau liều thứ ba và cuối cùng là 7,5 mg FA cho tổng lượng folate huyết thanh cao nhất và 5-MTHF tương ứng là 54,4 nM (SD ± 16,8) và 43,4 nM (SD ± 13,0). Tuy nhiên, 50% đối tượng vẫn dưới 50 nM và 10% dưới 35 nM. Trong hai tuần tiếp theo sử dụng 0,4 mg / ngày FA, tổng folate huyết thanh và 5-MTHF không thay đổi đáng kể khi thử nghiệm t-cặp (P> 0,6), 45% đối tượng vẫn dưới 50 nM và 15% dưới 35 nM.
- Tỷ lệ 5-MTHF trên tổng folate giảm từ 0,86 trước khi dùng axit folic xuống còn 0,83 vào ngày 19, nhưng điều này không đáng kể (P = 0,63 bằng thử nghiệm t ghép đôi).
Thảo luận từ các chuyên gia y khoa
- So sánh 5-MTHF với FA (7,5 mg / ngày trong ba ngày, nhóm A so với C) cho thấy tổng folate huyết thanh cao hơn 23% đến 55% so với trước đây trong bốn buổi sáng sau khi bắt đầu dùng thuốc. Cụ thể, 5-MTHF đã đồng đều hơn trong việc tăng nhanh tổng lượng folate lên mức mục tiêu giả định. Ví dụ, 48 giờ sau liều 5-MTHF đầu tiên, nhưng ngay trước liều thứ ba, tất cả 20 người tham gia có tổng giá trị folate huyết thanh ≥45 nM và 90% là trên mục tiêu. Mặt khác, tại thời điểm này, 55% những người được quản lý vẫn còn dưới 45 nM. Sau 12 ngày với việc tiếp tục dùng 0,4 mg / ngày FA cho cả hai nhóm, nồng độ folate trong huyết thanh không thể phân biệt giữa hai nhóm ban đầu được cho 5-MTHF hoặc FA. Do đó, ưu điểm của folate 5-MTHF tự nhiên là khả năng tái tạo lại cơ thể một cách đáng tin cậy ở những phụ nữ thiếu folate trong vòng vài ngày. Tình trạng huyết thanh mới, trong khi giảm nhẹ vào ngày thứ tư sau đó có thể được duy trì bằng một liều FA trước khi sinh điển hình.
- Với mục đích phân tích dữ liệu, nồng độ huyết thanh mục tiêu đã được lựa chọn dựa trên một số nghiên cứu về phụ nữ trong độ tuổi sinh đẻ với tổng folate huyết tương ban đầu trong khoảng 18 nM đến 21 nM (được đo bằng xét nghiệm vi sinh). Trong các nghiên cứu trước đó, các đối tượng được quản lý FA và theo dõi trong 12 hoặc 24 tuần. Trong nghiên cứu 24 tuần, sau 12 tuần, những người được cung cấp 0,4 mg / ngày FA đã đạt đến một cao nguyên tổng folate huyết tương khoảng 53 đến 55 nM. Hai nghiên cứu khác báo cáo mức huyết tương là 44 nM (liều = 0,375 mg / ngày) và 51 nM (liều = 0,4 mg / ngày) sau 12 tuần. Dựa trên những nghiên cứu này và vì hiện tại có vẻ như tiêu thụ 0,4 mg / ngày FA trong vài tháng có thể làm giảm tỷ lệ NTD xuống mức thấp nhất quan sát được, nồng độ trong huyết tương / huyết thanh của tổng folate 50 nM đã được chọn để so sánh tác dụng của 5-MTHF với FA.
- Trong nghiên cứu hiện tại chỉ sau liều thứ ba và liều cuối cùng của 5-MTHF được cung cấp một lần mỗi ngày (nhóm A) là mức mục tiêu 50 nM cho tổng lượng folate huyết thanh đạt được của tất cả các đối tượng. Hơn nữa, sau khi chuyển sang 0,4 mg / ngày FA, tổng folate huyết thanh trung bình giảm xuống còn 53,8 nM, nhưng khoảng một phần ba đối tượng tiếp tục ở dưới mục tiêu trong hai tuần tới. Mặt khác, tất cả những người thuộc nhóm B (trừ một đối tượng sau 24 giờ) tiêm 5 liều mỗi 12 giờ liên tục trên 50 nM sau liều đầu tiên. Trong hai tuần tiếp theo trong khi dùng 0,8 mg / ngày 5-MTHF, tất cả ngoại trừ một đối tượng được duy trì trên 50 nM tổng folate huyết thanh. Những phát hiện này cho thấy rằng 5 liều 7,5 mg / ngày 5-MTHF được cung cấp mỗi 12 giờ có thể cung cấp mức này gần như ngay lập tức, sau đó có thể được duy trì với vitamin trước khi sinh với liều thấp hơn. Với chế độ này, tổng cộng 37,5 mg 5-MTHF được sử dụng, và các nghiên cứu trước đây về bài tiết nước tiểu, cho thấy rằng folate giữ lại sẽ vào khoảng 26 mg (57 μmols). Điều này phù hợp với phạm vi tổng kho dự trữ folate của cơ thể được báo cáo cho người và với khả năng của liều trước khi sinh tiếp theo để duy trì tình trạng mới.
- Mặc dù FA cuối cùng tạo ra mức tổng folate trong huyết thanh trung bình tương đương với cùng liều 5-MTHF (nhóm C so với A), độ trễ rõ rệt của ít nhất bốn ngày đã được quan sát. Điều này có thể là do cả bài tiết FA qua nước tiểu cao hơn 5-MTHF, và sự chuyển đổi chậm của nó bằng dihydrofolate reductase thành dạng folate hoạt động. Điều này dẫn đến việc tiếp xúc với FA nồng độ cao trong huyết thanh không được chuyển hóa sau mỗi liều và hạ 5-MTHF trong huyết thanh trong nhiều giờ sau mỗi liều so với khi dùng 5-MTHF.
- Một số nghiên cứu trước đó chỉ ra rằng folate sau khi mang thai có thể làm giảm dị tật bẩm sinh ở cả mô hình động vật và ở người. Phôi chuột nullizygous cho protein liên kết folate-1 (Folbp1 – / – ) chết trong tử cung cho thấy tỷ lệ cao của ống thần kinh, sọ não và các khuyết tật khác. Những con chuột như vậy có thể được giải cứu một phần bằng cách bổ sung các đập bằng 5-methyl-tetrahydrofolate ở liều cao. Bổ sung trong thời gian phôi thai bảy đến chín (trong khi nâng nếp gấp thần kinh và đóng ống) là cần thiết để tạo ra kết quả này. Việc mở rộng việc cung cấp folate cho phôi từ ngày một đến chín, trong khi giảm số lượng tái sinh, không cải thiện thêm sự bảo vệ khỏi các khuyết tật. Điều thú vị là, các mẫu máu lấy từ Folbp1 – / – chuột 24 giờ sau một liều không cho thấy sự gia tăng nồng độ folate trong huyết tương. Các tác giả cho rằng phôi phôi Tiết có thể thu hoạch và sử dụng đủ các đồng yếu tố folate cho sự tồn tại và phát triển của chúng trong folate huyết tương đỉnh cao Mặc dù vai trò của Folbp1 vẫn chưa được chứng minh ở người, nhưng những kết quả này không chứng minh được rằng folate được cung cấp trong thời gian hẹp của phản ứng tổng hợp ống thần kinh có thể có hiệu quả.
- Trong công trình bán kết của Berry và cộng sự , phụ nữ ở hai vùng của Trung Quốc đã được yêu cầu tiêu thụ 0,4 mg / ngày FA 12 . Khu vực phía bắc có tỷ lệ NTD cao nhất trong số những người không dùng folate (4,8 NTD trên 1000 ca mang thai đã đăng ký). Trong số các nhóm phía bắc, tỷ lệ NTD giảm xuống còn 1 trên 1000 đối với những người tiêu thụ FA bắt đầu trước kỳ kinh nguyệt cuối cùng của họ. Tuy nhiên, như đã thấy trong bảng 3 của bài viết này, những người bắt đầu FA trong ba tháng đầu tiên, nhưng đôi khi sau kỳ kinh nguyệt cuối cùng của họ, cũng có tỷ lệ NTD thấp hơn (1,6 trên 1000) so với phụ nữ không thực hiện . Hơn nữa, kết quả của 17.300 ca mang thai trong Giám sát kiểm soát trường hợp Hungary về bất thường bẩm sinh đã được phân tích theo thời điểm bắt đầu dùng FA (3 đến 6 mg mỗi ngày). Phụ nữ chỉ bắt đầu FA trong giai đoạn quan trọng để hình thành từng bất thường đã được bảo vệ đáng kể khỏi ống thần kinh và đặc biệt là các vết rách ở lỗ chân lông và dị tật tim mạch . Vì vậy, sử dụng muộn axit folic, mặc dù không phải là một chế độ tối ưu, có tác dụng có lợi.
- Nhiều phụ nữ không nhận ra họ đang mang thai cho đến khi ống thần kinh đóng lại. Tuy nhiên, độ dài trung bình của giai đoạn hoàng thể là ~ 13 ngày (tính từ đỉnh hormone luteinizing trong nước tiểu). Do đó, khoảng bảy đến tám ngày vẫn còn trước khi bắt đầu hợp hạch cho những người sớm nhận ra một kinh nguyệt bị bỏ lỡ. Nhiều phụ nữ cũng sử dụng que thử thai tại nhà dựa trên gonadotropin màng đệm ở người, và độ nhạy nhất trong số này có thể cho thấy cấy ghép năm ngày trước đó. Một chiến lược giải cứu axit folic liều cao liên tục đã được đề xuất trong thai kỳ. Kết quả của nghiên cứu hiện tại cho thấy rằng việc sử dụng 5-MTHF tự nhiên hạn chế hơn nhiều có thể nhanh chóng hoàn thiện các cửa hàng cơ thể. Cũng cần xem xét rằng các khuyết tật phụ thuộc folate khác, chẳng hạn như tim, môi và vòm miệng phát triển muộn hơn so với việc đóng ống thần kinh (Hình 1 ).
- Rõ ràng, sự bảo vệ tốt nhất có thể được cung cấp bởi folate sẽ là điều làm tăng các cửa hàng trước khi thụ thai. Ngay cả ở các quốc gia có FA củng cố, một tỷ lệ phần trăm có ý nghĩa của phụ nữ không có tình trạng folate máu đầy đủ để giảm hoàn toàn nguy cơ dị tật xuống tỷ lệ quan sát thấp nhất. Hơn nữa, việc bổ sung folate nhanh chóng sẽ không phải là một lựa chọn cho những người không biết về việc mang thai cho đến sau sự kiện nhạy cảm với folate cuối cùng trong quá trình phát triển. Vì vậy, mọi nỗ lực vẫn phải được thực hiện để nâng cao folate ở phụ nữ trong độ tuổi sinh đẻ, đặc biệt là những người có nguy cơ cao. Khi có thể, việc bổ sung folate nhanh chóng sẽ có hiệu quả hơn trong việc tăng nồng độ trong máu trong thời gian giới hạn hơn là chỉ dùng một loại vitamin trước khi sinh điển hình. Hiệu quả của việc phục hồi nhanh sau khi mang thai với 5-MTHF chỉ có thể được thiết lập vững chắc bằng cách so sánh với tiêu chuẩn quản lý chăm sóc chỉ là 0,4 mg / d axit folic trong một thử nghiệm lâm sàng ngẫu nhiên. Về vấn đề này, kết quả của hai chế độ 5-MTHF được kiểm tra cung cấp một hướng dẫn về liều tối thiểu của folate này cần thiết cho một nghiên cứu như vậy để nhanh chóng làm giảm sự thiếu hụt. Ngoài ra, một nghiên cứu quan sát trong tương lai về folate huyết tương ở phụ nữ trong độ tuổi sinh đẻ có ý định thụ thai trong tương lai gần và tỷ lệ dị tật bẩm sinh ở trẻ sinh ra sẽ giúp thiết lập mức tối ưu.
Kết Luận Giảm thiểu nguy cơ dị tật bẩm sinh với 5 MTHF
- Với những kết quả đã đạt được trong việc sử dụng 5 MTHF trong việc giảm nguy cơ dị tật bẩm sinh. Các nhà khoa học dự đoán 5 MTHF tương lai sẽ thay thế toàn bộ acid folic được sử dụng trên thị trường.
- Với việc đọc tài liệu chuyên khoa khá khó hiểu bạn nên nhờ bác sĩ tư vấn kỹ hơn hoặc có thể liên hệ với các chuyên gia của Protake Care để nhận tư vấn.


Gửi bình luận