- Để biết nội tiết kém hay nội tiết bình thường, có thể làm xét nghiệm nội tiết với các chỉ số như: FSH, LH, Progesterone, Prolactin, Tetosterone, Estradiol (E2).
- Xét nghiệm nội tiết chính là việc kiểm tra xem tình trạng hoạt động của buồng trứng cũng như khả năng dự trữ noãn của buồng trứng, theo dõi sự phát triển của nang noãn và xem có phóng noãn (rụng trứng) trong chu kỳ hay không.
Nội Dung Bài Viết
Phương pháp xét nghiệm nội tiết tố nữ
- Xét nghiệm nội tiết thường được thực hiện theo đúng ngày của chu kỳ kinh, bởi trong một chu kỳ kinh nguyệt thì nội tiết sẽ thay đổi theo sự phát triển của nang noãn. Xét nghiệm đúng ngày mới phản ánh tình trạng nội tiết cơ bản của cơ thể.
Định lượng FSH, LH, E2 trong các trường hợp sau:
- Vô kinh tiên phát hoặc thứ phát.
- Phụ nữ có chu kinh không đều hoặc chu kỳ kinh kéo dài trên 35 ngày.
- Phụ nữ trên 35 tuổi.
- Các trƣờng hợp làm TTTON, xin trứng, cho trứng.
- Phụ nữ đã điều trị vô sinh có kích thích buồng trứng nhiều lần, nhiều năm cần phải xét nghiệm xem buồng trứng còn hoạt động tốt không.
Định lượng FSH, LH, E2, Testosterone trong các trường hợp sau: Phụ nữ rậm lông, béo phì, tăng cân, chu kinh không đều, kéo dài hoặc vô kinh.
Định lượng Prolactin máu trong trường hợp: Ngực tiết sữa bất thường
Ý nghĩa các chỉ số nội tiết:
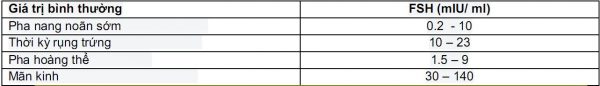
- FSH: FSH được tiết ra từ tuyến yên, có tác dụng kích thích nang noãn phát triển. Việc định lượng FSH đƣợc tiến hành khi có nghi ngờ các rối loạn về nội tiết , suy buồng trứng nguyên phát, suy buông trứng sớm (mãn kinh sớm), suy tuyến yên.
- Có vai trò quan trọng trong sự trưởng thành của các nang trứng. Khi trứng trưởng thành sẵn sàng phóng trứng LH sẽ gây ra sự rụng trứng. Nếu nồng độ FSH cao thì khả năng dự trữ buồng trứng thấp, nguy cơ mắc hội chứng buồng trứng đa nang.
Thời gian làm XN: Từ ngày 2 – 4 của vòng kinh.
Ảnh: FSH
=> Nếu FSH đầu chu kỳ thƣờng xuyên cao hơn 30 mUI/ ml thì coi như suy buồng trứng nên tuyến yên tăng cườnghoạt động.
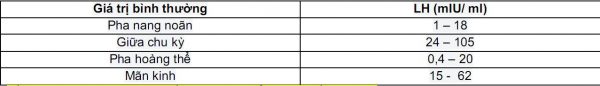
- LH: LH cùng với FSH được tạo ra từ tuyến yên dưới sự điều khiển của GnRH vùng dưới đồi. Định lượng nồng độ LH là một việc làm thiết yếu xác định thời điểm rụng trứng, thời điểm thụ tinh, và có thể chẩn đoán được sự rối loạn về trục dưới đồi -tuyến yên, xác định thời điểm giao hợp tốt nhất và thụ tinh nhân tạo (do LH tăng trước khi rụng trứng). Mặt khác, việc định lượng LH ở nữ còn mang lại lợi ích trong việc chẩn đoán các hiện tượng vô kinh, mãn kinh, vòng kinh không rụng trứng, hội trứng PCOS (hội chứng buồng trứng đa nang), suy vùng dưới đồi.
- LH xét nghiệm vào ngày 2 – 4 của chu kỳ kinh. Nồng độ LH nói chung gần nhưng thấp suốt chu kỳ, chỉ có đỉnh cao nhất trước phóng noãn 1 – 2 ngày với trị số từ 17 – 80 mUI/ ml. Nếu nồng độ LH ở giữa chu kỳ < 10 mUI/ ml thì coi như không có đỉnh LH để kích thích phóng noãn.
Ảnh: LH
- Nồng độ LH > 20 mUI/ ml ở đầu chu kỳ có thể là suy buồng trứng.
- Nồng độ đỉnh LH lúc phóng noãn khoảng 40-80 IU/l và kéo dài ít nhất 17 giờ (giúp noãn trƣởng thành). Khi LH > 10 mUI/ ml và tỉ lệ LH/ FSH > 2 là một dấu hiệu của buồng trứng đa nang.
- Estradiol (E2): Đây là hormone sinh dục nữ quan trọng, cho thấy sự phát triển và chất lượng của nang noãn và tái tạo niêm mạc tử cung sau kỳ kinh.
- Estradiol được tạo ra từ buồng trứng và nhau thai. Nồng độ E2 thấp nhất lúc có kinh và trong pha nang noãn sớm, sau đó tăng lên trong pha nang noãn muộn trước khi xuất hiện LH.
Khi có đỉnh LH, E2 bắt đầu giảm trước khi tăng trở lại trong giai đoạn hoàng thể. Nồng độ E2 ở các đỉnh nói trên vào khoảng 125 – 500 pg/ ml, ở những ngày khác thấp hơn, nhưng nếu thấp hơn 50 pg/ ml thì coi như buồng trứng kém hoạt động.
Ảnh: Cơ chế tác động HORMONE
- Prolactin (PRL): Đây là nội tiết tố chịu sự chi phối của tâm lý, stress. PRL cao sẽ ức chế lên trục hạ đồi-tuyến yên-buồng trứng làm nang noãn không phát triển dẫn đến vô kinh.
Prolactin cao trong các trường hợp sau: mang thai, kích thích vú, stress, rối loạn chuyển hoá estrogen, progesterone, androgen, dùng thuốc gây nghiện heroin, an thần, thiểu năng giáp, u lành tiết prolactin… Bình thƣờng nồng độ trong máu 30 ng/ ml thì có tăng tiết Prolactin, đặc biệt nếu > 100 ng/ ml thì ngoài những nguyên nhân kể trên phải nghi ngờ có u tuyến yên.
- Testosterone: Đây còn gọi là hormone nam giới. Phụ nữ cũng có một lượng nhỏ hormone này. Testosterone được chuyển thành estradiol, hormone sinh dục chính ở phụ nữ.
Ở nữ, định lượng testosterone máu khi trên lâm sàng có các dấu hiệu như: rậm lông, trứng cá, béo phì. Testosteron huyết thanh tăng giúp thêm cho chẩn đoán PCOS (hội chứng buồng trứng đa nang), nhất là khi nồng độ rất cao nằm trong ngưỡng của nam giới. Ngoài ra nó còn gợi ý sự tồn tại của 1 dạng u hiếm gặp của buồng trứng hay vỏ thượng thận làm tăng tiết androgen. Prolactin, Estradiol và Testosterone có thể xét nghiệm bất kỳ ngày nào của chu kỳ kinh.
- Progesterone: Là 1 hormone do hoàng thể tiết ra sau khi có sự phóng noãn. Hormone này có vai trò chính là giúp cơ thể của một người phụ nữ chuẩn bị để mang thai, tác dụng của Progesterone thường kết hợp với một số kích thích tố nữ khác. Lượng Progesterone thấp có thể gây vô kinh. Mục đích đo nồng độ Progesterone là xác định có phóng noãn hay không dù là phóng noãn tự nhiên hay dùng thuốc.
Xét nghiệm Progesterone thường làm vào ngày thứ 21 của vòng kinh 28 ngày. (1 tuần sau phóng noãn). Nếu trên 30 nmol/ l là gợi ý có phóng noãn. Đây là tiêu chuẩn vàng để chẩn đoán rụng trứng. Nếu Progesterone < 10 nmol/ l thì có thể coi nhƣ không có rụng trứng.
Giá trị bình thƣờng: Pha nang noãn: 0,6 – 3,8 nmol/ l; Pha hoàng thể: 7,9 – 92,2 nmol/ l
- AMH: Đánh giá khả năng sinh sản của buồng trứng: Nồng độ AMH trong máu (tính bằng ng/mL) tương quan trực tiếp với số lượng nang trứng, ít thay đổi trong chu kỳ kinh nguyệt nên có thể sử dụng để đánh giá khả năng sinh sản của buồng trứng tốt hơn so với FSH
- Khả năng sinh sản tối ưu: 4,0 – 6,8
- Khả năng sinh sản tốt: 2,2 – 4,0
- Khả năng sinh sản kém: 0,3 – 2,2
- Khả năng sinh sản rất kém: 0,0 – 0,3
Đánh giá đáp ứng của buồng trứng đối với liệu pháp kích buồng trứng: Nồng độ AMH cũng tương quan chặt chẽ với số lượng noãn (oocytes) nên có thể sử dụng để đánh giá đáp ứng của buồng trứng đối với liệu pháp kích buồng trứng để phục vụ cho liệu pháp thụ tinh trong ống nghiệm IVF (In vitro fertilization) hoặc liệu pháp tiêm tinh trùng vào bào tương của trứng ICSI (Intracytoplasmic sperm injection) trong thụ tinh nhân tạo.
Chẩn đoán Hội chứng buồng trứng đa: Trong Hội chứng buồng trứng đa nang, nồng độ AMH trong máu thƣờng > 6,8 ng/mL.
Đánh giá và theo dõi ung thư buồng trứng: nồng độ AMH có thể được sử dụng để chẩn đoán ung thư tế bào granulosa buồng trứng với độ nhạy khoảng 76 đến 93%. Nồng độ AMH giảm vài ngày sau phẫu thuật khối u buồng trứng và lại tăng lên nếu u tái phát.
Dự báo thời gian mãn kinh: Ở phụ nữ, nồng độ AMH giảm dần theo tuổi. Nồng độ AMH có thể được sử dụng để dự báo thời kỳ mãn kinh. AMH có giá trị dự báo thời kỳ mãn kinh tốt hơn so với FSH. Nếu AMH < 0,2 ng/mL, lứa tuổi 35-39 sẽ mãn kinh sau 9,94 năm, lứa tuổi 45 – 48 sẽ mãn kinh sau 5,99 năm (Freeman et al., 2012).
Bài viết được tham khảo từ nhiều nguồn
Sơ đồ quy trình IVF mới nhất 2020
Trước và sau chuyển phôi
Đọc bài chi tiết >>Tại Đây<<
Đọc bài chi tiết >>Tại Đây<<
Đọc bài chi tiết >>Tại Đây<<
Đọc bài chi tiết >>Tại Đây<<
Đọc bài chi tiết >>Tại Đây<<
Thời kỳ mang thai
Đọc bài chi tiết >>Tại Đây<<
Đọc bài chi tiết >>Tại Đây<<
Đọc bài chi tiết >>Tại Đây<<
Đọc bài chi tiết >>Tại Đây<<
Đọc bài chi tiết >>Tại Đây<<
Thời kỳ sinh con
Đọc bài chi tiết >>Tại Đây<<
Đọc bài chi tiết >>Tại Đây<<
Đọc bài chi tiết >>Tại Đây<<
Đọc bài chi tiết >>Tại Đây<<
Đọc bài chi tiết >>Tại Đây<<
Các địa chỉ khám và điều trị vô sinh hiếm muộn và theo dõi thai
Đọc bài chi tiết >>Tại Đây<<
Đọc bài chi tiết >>Tại Đây<<






Gửi bình luận